1.潰瘍性大腸炎の病態
大腸の最も内側にある粘膜部分に炎症が生じ、その粘膜にびらんや潰瘍ができてしまう炎症性疾患です。症状としては、血便や粘液便(ねばねばした便)、下痢、腹痛などがあり、これらの症状が良くなったり(寛解期)、また悪くなったり(活動期)を繰り返す慢性の病気です。
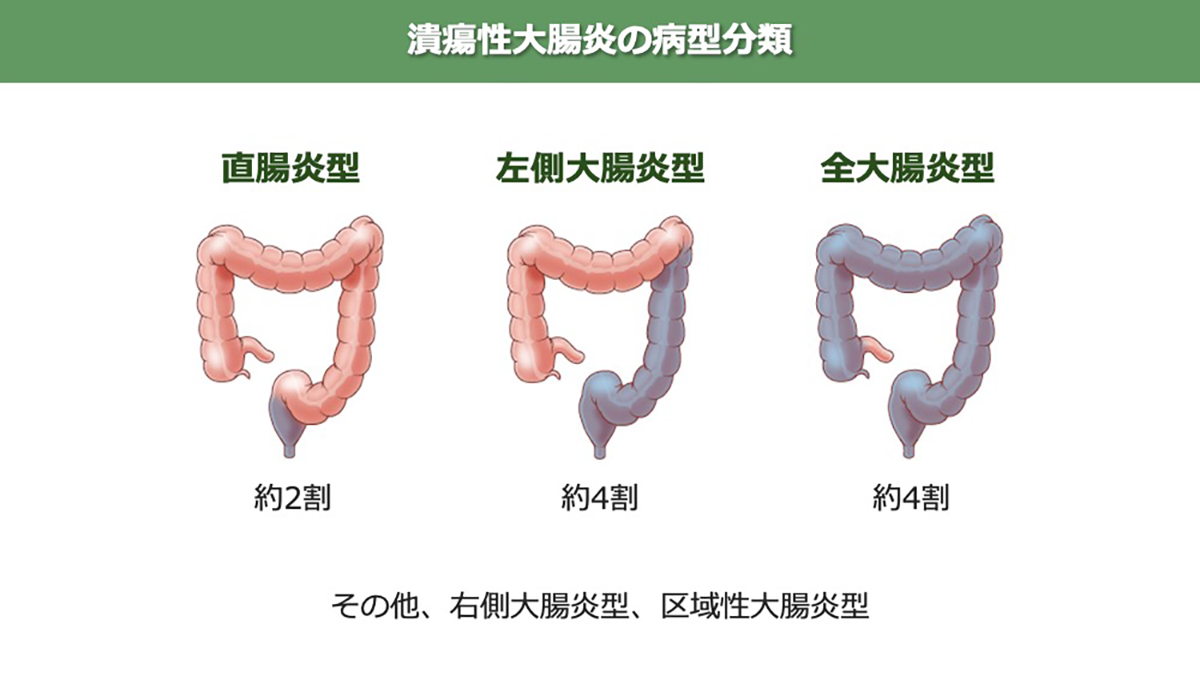
病変は直腸から連続的に、そして上行性(口側)に広がる性質があり、病変の拡がりによって全大腸炎型、左側大腸炎型、直腸炎型に分類されます。
2.潰瘍性大腸炎の診断
この病気の診断には、症状の経過を詳しく聴取することが大切であり、まぎらわしい感染症との区別のための便培養検査も必須です。さらに、大腸内視鏡により、粘膜の様子がこの病気として矛盾がないか、どの範囲まで及んでいるか、重症度はどれくらいかを評価します。また、粘膜の一部を採取(生検)し、他の大腸疾患との鑑別をすることで確定診断されます。
3.潰瘍性大腸炎の治療
近年、潰瘍性大腸炎の治療の進歩は目覚ましく、治療選択肢が格段と増えました。特に分子標的薬と言われる難治の方に対する治療が充実したことは、患者さんにとって大きな恩恵です。
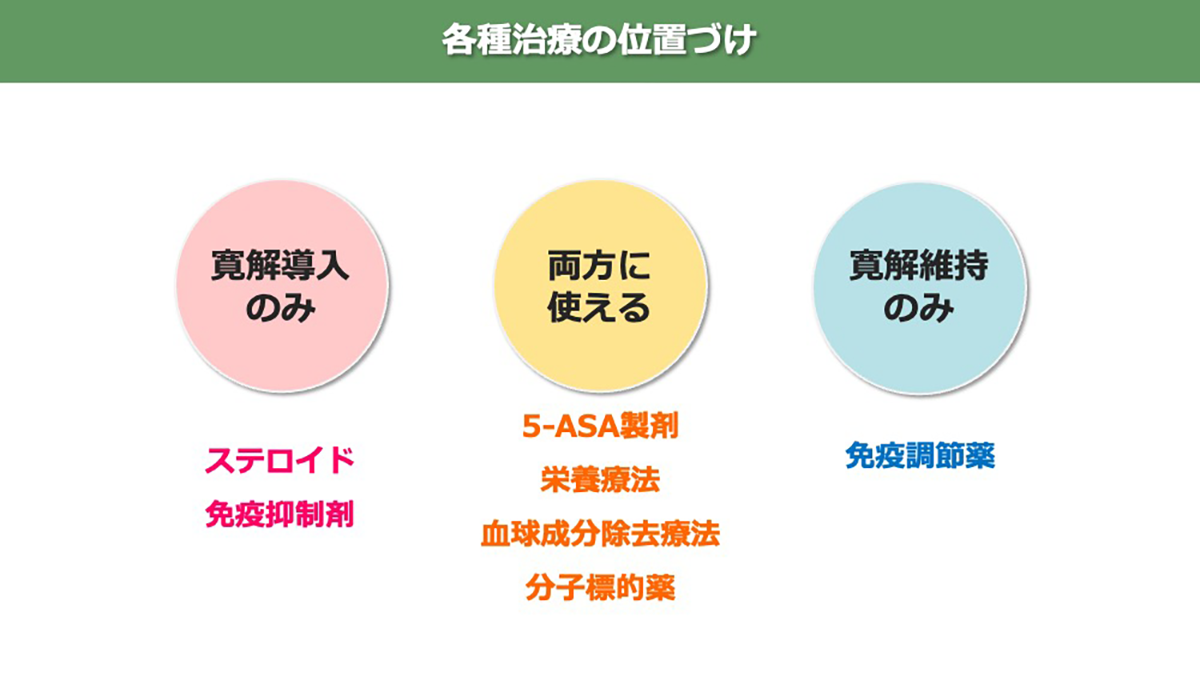
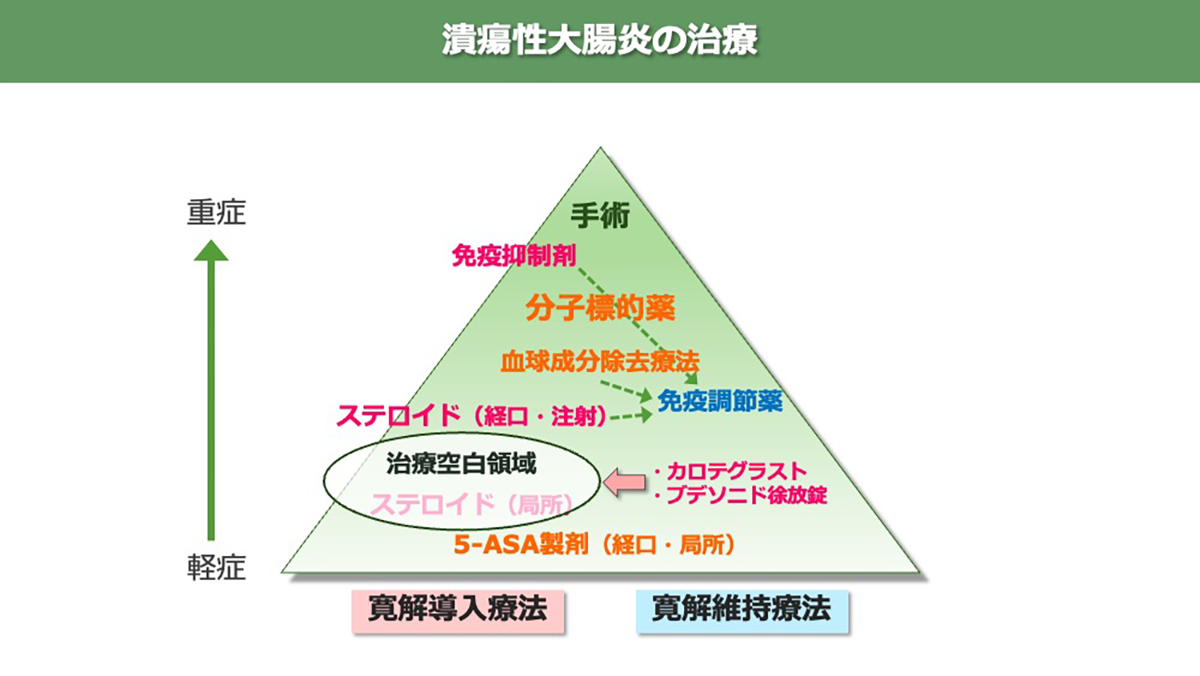
軽症~中等症の活動期の寛解導入には、5-アミノサリチル酸(5-ASA)製剤(ペンタサ®、アサコール®、リアルダ®、サラゾピリン®)が用いられます。どの病型(全大腸炎型、左側大腸炎型、直腸炎型)でも内服薬は用いられますが、病変範囲の狭い場合(左側大腸炎型、直腸炎型)では、局所製剤(注腸剤:ペンタサ注腸®、坐剤:ペンタサ坐剤®)も経口剤と併用もしくは単独で用いられます。
基準薬である5-ASA製剤のみで病状の沈静が困難な場合には、ステロイドによる治療を行います。全身投与は安易に行わず、局所製剤(レクタブル®など)をまず考慮します。
ステロイド局所製剤でコントロールが困難な場合には、従来は、全身投与が選択されてきました(経口剤:プレドニン錠®、注射剤:プレドニン点滴®)。
しかし、近年では、全身的副作用が出にくい経口ステロイド(ブデソニド徐放錠:コレチメント®)や腸管へのリンパ球移行を抑える抗インテグリン経口剤(カログラ®)も使用可能となり、ステロイド全身投与を回避することが可能となっています。
ステロイド剤は長期に使用する薬ではないため、効果が得られれば徐々に減量し投与を中止します。患者さんの中にはステロイドの減量・ 中止の際に再燃する場合があり(ステロイド依存例)、このような患者さんには、免疫調節薬(アザニン®、ロイケリン®)が用いられ、寛解状態の維持を目指します。
ステロイド治療に前後して、血球成分除去療法(GMA:アダカラム®)を行うこともあります。従来は寛解導入療法に限られていましたが、近年では維持療法にも用いることが可能となりました。
ステロイド治療で効果が得られない場合(ステロイド抵抗例)やステロイド依存例の一部の方に選択されるのが、近年開発と承認が活発な分子標的薬です。作用機序に基づき、2025年現在、5つのグループに分類されます。抗TNF製剤(レミケード®、ヒュミラ®、シンポニー®)、抗IL12/23製剤(ステラーラ®、オンボー®、スキリージ®、トレムフィア®)、抗インテグリン製剤(ベドリズマブ®、前述のカログラ®)、JAK阻害薬(ゼルヤンツ®、ジセレカ®、リンヴォック®)、S1P受容体調節薬(ゼポジア®、ベルスピティ®)です。
このほか、内科的治療の切り札的位置づけに、免疫抑制剤のタクロリムス(プログラフ®)があり、これは原則として病院で導入、維持が行われる治療です。
これらの内科的治療で効果が認められない場合(難治例)や、大腸に穴が開く、大量の出血がみられるなどの重症~劇症例、大腸癌を合併している場合などは外科的治療を選択することになります。


 お問い合わせ
お問い合わせ アクセス
アクセス


